Procalcitonine (PCT) – un biomarqueur efficace pour identifier les infections bactériennes en oncologie
Fièvre : une manifestation fréquente en oncologie
- La fièvre est souvent retrouvée chez les malades atteints de tumeurs solides ou d’hémopathies malignes. En effet, le patient atteint de cancer est très vulnérable en raison de sa pathologie sous-jacente et des traitements immunosuppresseurs souvent associés. La fièvre chez l’adulte est définie actuellement par une température > à 38,3 °C retrouvée au moins une fois, ou > à 38 °C à deux reprises sur une période de 8 heures. Néanmoins, le fait d’avoir une température < à 36 °C est un signe en faveur de sepsis (1).
- La fièvre touche un patient sur deux et peut être d’origines diverses (1) (paranéoplasique fréquemment observée dans les cancers du rein, les cancers métastatiques et les lymphomes de haut grade ; médicamenteuse pouvant s’associer à une éruption cutanée, des arthralgies, … ; au cours de la maladie thromboembolique dont le risque relatif est multiplié par 5 chez le patient atteint de cancer).
- La fièvre d’origine infectieuse constitue une urgence diagnostique et thérapeutique (2)
- La prise en charge thérapeutique et notamment les soins de support en oncologie nécessitent souvent le traitement des infections systémiques et localisées qui restent encore de nos jours, une cause importante de sur-morbidité et de mortalité prématurée, en particulier chez les patients neutropéniques (3)
- Chez les patients atteints de cancers, le risque de sepsis est 10 fois plus élevé que dans la population générale, et 2,5 % des patients développant un sepsis sont des patients suivis en oncologie (4).
- L’infection bactérienne pulmonaire est la plus fréquente. Elle survient chez près de deux tiers des patients atteints de cancer du poumon, que ce soit au moment du diagnostic ou lors de l’évolution et du traitement de la maladie. C’est une cause majeure de décès (5).

Courbes de survie des patients atteints de cancer du poumon non infectés ou infectés (6,7)
- Malheureusement, dans de nombreux cas, les tests de laboratoire et les cultures microbiologiques actuels peuvent être non spécifiques (8). Ces dernières années, de nouveaux outils et marqueurs utiles ont été proposés pour un meilleur diagnostic des infections graves (9).
- Certains d’entre eux sont des marqueurs spécifiques d’infections telles que la procalcitonine (PCT), qui a été introduite pour la première fois dans la littérature médicale en 1975 (10).
La PCT : un marqueur spécifique pour le dépistage des infections bactériennes
- La procalcitonine (PCT), une pro-hormone polypeptidique de la calcitonine composée de 116 acides aminés, est un biomarqueur dans le diagnostic de la fièvre d’origine bactérienne et présente un fort potentiel d’amélioration de l’évaluation clinique des patients (11). La PCT est essentiellement synthétisée par les cellules C de la thyroïde et, dans une moindre mesure, dans le tissu neuroendocrinien d’autres organes tels que les poumons et les intestins. Les niveaux de PCT dans le sang sont généralement très bas <0,1 µg/L (12). Il est important de faire un dosage de la PCT avant tout traitement, car elle peut augmenter dans les cancers du poumon, en dehors de toute infection. Il s’agit essentiellement alors, en analyse univariée, de cancers ayant une composante neuroendocrine ou au-moins deux sites métastatiques, des métastases pleurales ou hépatiques, et une CRP augmentée (13)
- En cas d’infection, cette protéine est synthétisée dans le foie, les poumons, les reins, l’intestin et presque tous les tissus de l’organisme. La production de PCT au cours de l’inflammation peut être induite par l’endotoxine bactérienne de bactéries gram-négatives ou par des cytokines pro-inflammatoires (3).
- La PCT représente aujourd’hui, un des meilleurs marqueurs d’infection bactérienne systémique pour plusieurs raisons :
- Sa détection précoce, dès la 3ème heure de l’infection (14).
Comparaison des concentrations des différents marqueurs de l’infection/sepsis en fonction du temps (15)
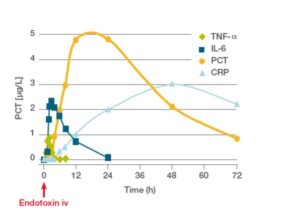
Sources : 15, 16,17,18
- La PCT s’est avérée être le meilleur marqueur biologique dans le diagnostic précoce des infections bactériennes et du sepsis (15)
- Une corrélation entre la concentration de la PCT et la sévérité du sepsis a été observée, et chez les patients sans bactériémie ou infections systémiques, les taux de PCT sont faibles ou légèrement élevés (19)
- Sa spécificité et sa sensibilité sont bien supérieures à celles des autres biomarqueurs : c’est un marqueur différentiel entre inflammation et infection bactérienne (spécificité : 88 versus 75 % ; sensibilité : 81% vs 67%) (15, 20, 21).

Sources : 15, 20, 21
- Son augmentation est corrélée à la gravité de l’infection (seuil à 0,25 µg/L pour les infections respiratoires basses, à 0,25 µg/L pour le sepsis). C’est donc un marqueur intéressant pour le pronostic.
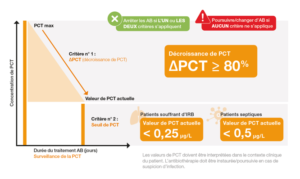
Sources : 11, 22
- Sa diminution est corrélée à l’efficacité de l’antibiothérapie
- Sa demi-vie de 24h permet de suivre l’évolution du patient et permet ainsi de diminuer son exposition aux antibiotiques
- En cas de fièvre, un dosage de la PCT < 0,5 µg/L permet d’exclure une bactériémie ou une infection bactérienne sévère (22)
Depuis 2019, la PCT est intégrée dans la liste des tests de diagnostic in vitro essentiels de l’Organisation Mondiale de la Santé pour aider à la gestion des antibiotiques (23)
Le rôle de la PCT dans l’identification des patients cancéreux à haut risque atteints de neutropénie fébrile
Malgré les progrès réalisés dans sa prévention et son traitement, la neutropénie fébrile reste une complication sérieuse et fréquente de la chimiothérapie anticancéreuse. Son pronostic dépend directement de la qualité de la prise en charge initiale.
La neutropénie fébrile (NF) post-chimiothérapie est véritablement une urgence thérapeutique.
La neutropénie est définie par une fièvre > 38,3°C en une seule prise ou > 38°C en deux prises à un intervalle de deux heures chez un patient présentant un nombre absolu de polynucléaires neutrophiles inférieurs à 500/mm3, ou une chute attendue des PNN < 500/mm3 (24) .
Une fièvre associée à une neutropénie est d’origine infectieuse jusqu’à preuve du contraire et justifie une prise en charge rapide et adaptée. La réalisation urgente d’un hémogramme est nécessaire en cas de fièvre chez un malade en oncologie, afin de rechercher une neutropénie induite (1)
La mortalité respective est de l’ordre de 5 à 11 %. 50% des patients décèdent d’un choc septique. (24, 25, 26, 27)
Le score MASCC (Multinational Association for Supportive Care in Cancer risk index) est toujours utilisé pour évaluer le risque de mauvais pronostic chez les patients neutropéniques fébriles dans un service d’urgence, cependant cet index utilise des éléments subjectifs limitant son utilisation.
Une étude rétrospective réalisée dans un service d’urgence a évalué chez 550 patients neutropéniques fébriles le dosage sérique de la PCT et des lactates (28). Les résultats ont permis de mettre en évidence
- La supériorité de la PCT par rapport au score MASCC dans la prédiction des Bactériémies Sévères Invasives (BSI)
- Une meilleure identification des patients neutropéniques fébriles à haut risque/risque élevé de complication nécessitant une hospitalisation.

Source : 28
De même, une étude prospective observationnelle a été menée sur 121 patients présentant une neutropénie fébrile ou infection bactérienne confirmée (29).
Cette étude a évalué 2 groupes de patients traités soit par une antibiothérapie de courte durée (<7j) soit de longue durée (>7j).
Tous les patients des deux groupes présentaient un faible taux de PCT (taux <0,25 µg/L ou une diminution de 80 %).
Cette étude montre qu’il n’y avait pas de différence de résultats entre les deux groupes de patients.
Comme tous les patients avaient une faible valeur de la PCT à l’entrée, les auteurs ont conclu qu’un algorithme assisté par la PCT permettrait une aide à la décision concernant la réduction de la durée de l’antibiothérapie chez les patients neutropéniques fébriles. Il s’agit d’une analyse post-hoc.
 Source : 29
Source : 29
D’autres études cliniques ont montré que la PCT est un marqueur sensible et spécifique du sepsis chez les patients atteints de neutropénie fébrile. La surveillance des taux de PCT peut également avoir un rôle pronostique chez les patients cancéreux fébriles. La diminution des taux de PCT a été associée à une réponse réussie au traitement antimicrobien chez les patients cancéreux avec et sans neutropénie (30,31).
Conclusion :
La fièvre étant fréquente et de pronostic redoutable en oncologie, l’utilisation de la PCT en cancérologie constitue un outil fiable, dans le diagnostic des infections bactériennes, notamment chez le patient en oncologie neutropénique fébrile ou non.
En effet, les avantages de la PCT par rapport aux autres marqueurs sont majeurs :
- La spécificité pour l’infection bactérienne (versus l’inflammation en général).
- La rapidité de son élévation après une infection bactérienne (3-6 heures).
- Le déclin rapide avec contrôle immunitaire sur l’infection (demi-vie de 24h).
- Une excellente corrélation avec la gravité de la maladie (niveaux plus élevés chez les personnes plus gravement malades) et la mise en place de l’antibiothérapie.
- Son monitorage permet de réduire l’exposition aux antibiotiques
En conclusion, avec pour ambition constante d’améliorer la prise en charge des patients, La PCT a été incluse dans le référentiel neutropénie fébrile prophylaxie en juillet 2021.En plus d’une stratégie de prophylaxie primaire et secondaire, le dosage de la Procalcitonine (PCT) y est recommandé pour aider au diagnostic différentiel de la fièvre dans un contexte de neutropénie et permet de confirmer une infection d’origine bactérienne.
Parole d’experts :

Dr. Didier Mayeur
Fièvre chez le patient atteint de cancer : une situation fréquente et grave en oncologie

Pr. Gilles Freyer
Dr. Didier Mayeur
Dr. Florian Scotté
Intérêt de la PCT pour l’aide au diagnostic étiologique d’une fièvre en cancérologie

Pr. Gilles Freyer
Dr. Didier Mayeur
Symposium – Fever and cancer: The issue
Pour en savoir plus
Avertissement : Le contenu reflète uniquement l’opinion de l’éditeur et non de son commanditaire
Bibliographie
- Morgand. Conduite à tenir en cas de fièvre chez un patient d’onco-hématologie. La Revue du Praticien 2021 ; 71(4);355-8).
- E Toussaint, E Bahel-Ball, M Vekemans et al. Causes of fever in cancer patients (prospective study over 477 episodes). Support Care Cancer. 2006; 14(7) : 763-769
- Durnas et al. Utility of blood procalcionin concentration in the management of cancer patients with infections. OncoTargets and therapy 2016 :9 469-475
- Y Moussaid, al. Fièvre et cancer : éléments de diagnostic pour une prise en charge adaptée. La revue de médecine interne 2013 Volume 34, n° 9: 545-552
- Ali Murat Sedef et al. Prognostic value of procalcitonin in infection-related mortality of cancer patients. JBUON 2016; 21(3) : 740-744
- Sedef A.; Retrospective study, 104 cancer patients; Prognostic value of procalcitonin in infection-related mortality of cancer patients ; JBUON 2016
- Laroumagne; Prospective study, 210 lung cancer patients; Bronchial colonisation in patients with lung cancer: a prospective study- S ERJ 2013
- Urabe A. Clinical features of the neutropenic host: definitions and initial evaluation. Clin Infect Dis. 2004; 39(Suppl 1): S53–S55.
- Stoppelkamp S, Veseli K, Stang K, Schlensak C, Wendel HP, Walker T. Identification of predictive early biomarkers for Sterile-SIRS after cardiovascular surgery. PLoS One. 2015;10 (8):e0135527.
- Dumache R, Rogobete AF, Bedreag OH, et al. Use of miRNAs as biomarkers in sepsis. Anal Cell Pathol (Amst). 2015:186716
- Schuetz P. et al. Procalcitonin (PCT)-guided antibiotic stewardship: an international experts consensus on optimized clinical use. Clin Chem Lab Med 2019; 57, 9
- Liu HH, Guo JB, Geng Y, Su L. Procalcitonin: present and future. Ir J Med Sci. 2015; 184 (3): 597–605
- Mayeur et al. Fièvre : intérêt du dosage de la procalcitonine en routine pour le diagnostic et le suivi des infections bactériennes. La Lettre du Cancérologue 2021 ; 5
- Simon L, et al. Serum procalcitonin and C-reactive protein levels as markers of bacterial infection: a systematic review and meta-analysis. Clin Infect Dis 2004; 39 : 206-17
- Meisner M, Procalcitonin – Biochemistry and Clinical Diagnosis, ISBN 978-3-8374-1241-3, UNI-MED, Bremen 2010
- Harbarth et al. Diagnostic value of procalcitonin, interleukin-6, and interleukin-8 in critically ill patients admitted with suspected sepsis. Am J Respir Crit Care Med 2001; 164: 396-402
- Brunkhorst et al. Kinetics of procalcitonin in iatrogenic sepsis. Int Care Med 1998; 24: 888-92
- Dandona P et al. Procalcitonin increase after endotoxin injection in normal subjects J Clin Endocrinol Metab 1994; 79: 1605-8
- Assicot M, Gendrel D, Carsin H, Raymond J, Guilbaud J, Bohuon C. High serum procalcitonin concentrations in patients with sepsis and infection. Lancet. 1993; 341 (8844):515–518.
- Müller B et al. Calcitonin precursors are reliable markers of sepsis in a medical intensive care unit. Crit Care Med. 2000; 28 (4):977-983
- Lee H. Korean. Procalcitonin as a biomarker of infectious diseases. J Intern Med 2013;28(3):285-291
- Wu CW. Does procalcitonin, C-reactive protein, or interleukin-6 test have a role in the diagnosis of severe infection in patients with febrile neutropenia? A systematic review and meta-analysis. Support care cancer 2015; 23: 2863–2872
- 2nd WHO Model List of Essential In Vitro Diagnostics (WHO/MVP/EMP/2019.05)
- J De Naurois, et al. Management of febrile neutropenia: ESMO Clinical Practice Guidelines; Ann Oncol. 2010;21: v252-6
- AG Freifeld et al. Optimal Management of Neutropenic Fever in Patients With Cancer Clin Infect Dis2011; 52
- P Villafuerte-Gutierez et al. Treatment of Febrile Neutropenia and Prophylaxis in Hematologic Malignancies: A Critical Review and Update; Adv Hematol2014 : 986938
- S André et al. Febrile neutropenia in French emergency departments: results of a prospective multicentre survey. Crit Care2010; 14 R68;
- Ahn S. Adding procalcitonin to the MASCC risk-index score could improve risk stratification of patients with febrile neutropenia Support care Cancer 2013; 21 : 2303–2308
- Chaftari et al. The role of procalcitonin in identifying high-risk cancer patients with febrile neutropenia: A useful alternative to the multinational association for supportive care in cancer score. Cancer Medicine, 2021; Volume10, Issue23: 8475-8482
- El Haddad H, et al. . Procalcitonin Guiding Antimicrobial Therapy Duration in Febrile Cancer Patients with Documented Infection or Neutropenia. Scientifics Report | (2018) 8:1099
- Shomali W, et al. Can procalcitonin distinguish infectious fever from tumor- related fever in non- neutropenic cancer patients? 2012;118:5823- 5829.30

